La pandémie de COVID-19 qui frappe actuellement le monde soulève des problématiques encore inconnues et auxquelles il est urgent de trouver une réponse. Il est désormais fort probable que la mise au point d'un vaccin soit la condition sine qua non d'un "retour à la normale".
Sommaire
- Introduction : les enjeux d'une pandémie inédite
- 2002 - 2020, une brève histoire des épidémies de Coronavirus
- Qu'est-ce que l'immunité : exemple de l'infection par le Sars-Cov-2
- 1. L’infection*
- 2. La réponse immunitaire*
- Les différentes approches vaccinalles contre le Sars-Cov-2
- A. Les vaccins viraux
- B. Les vaccins à vecteur viral
- C. Les vaccins à acide nucléique (ADN et ARN)
- D. Les vaccins à base de protéines
- Accroissement des financements et multiplications des partenariats
- Les candidats vaccins chez l'Homme
- La course contre la montre
- À propos d'Anaxago
- Anaxago et l'investissement dans le secteur Healthcare
- L'équipe d'investissement
Introduction : les enjeux d'une pandémie inédite
La pandémie de COVID-19 qui frappe actuellement le monde soulève des problématiques encore inconnues et auxquelles il est urgent de trouver une réponse.
Malgré l’ampleur du confinement – plus de 3 milliards d’individus dans près de 70 pays – le bilan humain s’aggrave de jour en jour et met à l’épreuve les systèmes de santé. Plus de 4,2 millions de malades ont déjà été identifiés, et le nombre de décès vient de dépasser la barre des 300 000 personnes.
Alors que l’Europe lève progressivement les mesures de confinements, le recensement quasi immédiat de nouveaux cas de contamination fait craindre une « deuxième vague » dont la sévérité reste encore difficile à évaluer. Ce risque est renforcée par la faible proportion de personnes immunisées et les doutes sur la qualité et la durabilité de cette immunité.
Parallèlement, cette crise sanitaire provoque une crise économique sans précédent caractérisée par un double choc, à la fois sur l’offre et la demande. Le FMI prévoit d’ores et déjà une chute de 3% du PIB mondial, une récession historique en temps de paix.
Il est désormais fort probable que la mise au point d'un vaccin soit la sine qua non d'un "retour à la normale". Cette nécessité a rapidement mobilisé la communauté scientifique et médicale sur le plan mondial, mais là encore, plusieurs éléments doivent être pris en considération dans cette course contre la montre pour développer un vaccin contre le SARS-CoV-2.
« Il ne s'agit pas seulement de trouver un vaccin efficace, mais également d'être en capacité de produire plusieurs milliards de doses »
Alexandre Le Vert, Directeur & Fondateur – Osivax (société biotech spécialisée dans le développement de vaccins contre les maladies infectieuses ayant un impact mondial — portefeuille Anaxago Healthcare)
Les vaccins devront atteindre un très haut niveau d’efficacité compte tenu des dangers que représentent une protection partielle (facilitation de l’infection par des anticorps). Le défi n’est pas seulement la mise au point d’un vaccin avec un fort niveau d’efficacité sous 18 mois, mais de parvenir à produire un nombre considérable de doses de vaccins et parvenir à les distribuer dans le monde entier. Il faudra alors déployer une campagne de vaccination d’une ampleur inédite, qui nécessitera du temps et d’importantes ressources humaines et économiques.
Enfin, l’apparition potentielle d’un nouveau coronavirus est un risque. Le SARS-CoV-2 est l’un des 7 coronavirus identifiés que l’homme peut héberger, mais le passage d’un autre virus animal à l’humain reste possible comme l’ont montré récemment les 3 épidémies de coronavirus ou l’épidémie de grippe H1N1.
L’enjeu sera de mettre au point un vaccin efficace sur différentes souches de coronavirus. Les équipes de la société Osivax travaillent déjà en ce sens pour développer un vaccin universel contre la grippe (projet en phase IIa), et ont lancé un projet de vaccin contre les coronavirus.
2002 - 2020 : une brève histoire des épidémies de Coronavirus
Jusqu’en 2002, aucun coronavirus1 ne s'était montré dangereux, si ce n'est pour les sujets immunodéprimés. Pour la grande majorité des personnes, ils étaient à l’origine de rhumes bénins.
En 2002, un premier cas de Syndrome Respiratoire Aigu Sévère (SARS) faisait son apparition en Chine. Provoqué par un coronavirus inconnu des scientifiques, il est la première maladie grave transmissible du 21ème siècle. La communauté scientifique internationale s’empresse alors de chercher une solution vaccinale, mais la fin spontanée de l’épidémie en 2004 signe l’arrêt quasi-total des recherches.
En 2012, un nouveau coronavirus fait son apparition en Arabie Saoudite : le MERS-CoV. Ce virus s’est propagé largement entre 2012 et 2014 et l’épidémie est toujours d’actualité. Le nombre total de décès s’élevait à 858 en novembre 2019. Cette épidémie se solde également sans aucun succès vaccinal convaincant et par une connaissance limitée des coronavirus.
Fin 2019, un troisième coronavirus fait son apparition en Chine : le SARS-CoV-2, à l’origine de la maladie du COVID-19. Face à un niveau élevé de propagation (R0 = 2,65 2) et de mortalité de la maladie, l’OMS décrète l’état de pandémie le 11 mars 2020.
 Figure 1 – Épidémies liés aux coronavirus 3
Figure 1 – Épidémies liés aux coronavirus 3*Moyenne calculée sur les 20 pays les plus touchés en nombre de décès. La létalité du COVID-19 est extrêmement variable selon les pays et varie de 0,10% à 33,30%.
1Les coronavirus (CoV) sont des virus qui constituent la sous-famille Orthocoronavirinae de la famille Coronaviridae. Le nom "coronavirus", du latin signifiant « virus à couronne », est dû à l'apparence des virions sous un microscope électronique, avec une frange de grandes projections bulbeuses qui ressemblent à la couronne solaire. Sept principaux coronavirus sont généralement cités comme pouvant contaminer l'humain. Un huitième a été identifié : le B8147 (le premier coronavirus humain identifié), mais cette souche semble ne plus circuler.
Qu'est-ce que l'immunité : exemple de l'infection par le Sars-Cov-2
Le système immunitaire de notre organisme est dit « adaptatif ». Après une infection ayant généré une réponse immunitaire, il est capable de reconnaître de nouveaux agents pathogènes – tels que le SARS-CoV-2 – pour mieux la combattre.
1. L’infection (simplifiée)
Comme tous les virus, le SARS-CoV-2 utilise nos cellules comme hôte pour se multiplier. Plus précisément, le virus va pénétrer nos cellules et détourner à son profit leur capacité à se répliquer.
2. La réponse immunitaire (simplifiée)
Notre organisme détecte le micro-organisme étranger responsable de la maladie – appelé pathogène – et active un mécanisme de défense afin de le combattre.
Une fois l’infection combattue, les lymphocytes T et B sont dits « mémoires ». Ils sont capables de reconnaître le virus et circulent dans l’organisme, lui conférant ainsi une immunité. Cette immunité naturelle peu avoir des limites :
Sa durée est variable selon les virus (de quelques mois à plusieurs dizaines années) ;
Elle ne permet parfois pas de lutter contre des virus ayant subi des mutations.
Les données de recherche ne permettent actuellement pas de conclure sur la solidité et la durée de l’immunité face au SARS-CoV21.
Les différentes approches vaccinales contre le SARS-CoV-2
Le but des vaccins est d'entraîner et de stimuler le système immunitaire à lutter contre des agents pathogènes. Pour se faire, le vaccin contient une substance active qui est un « sosie » du pathogène ciblé, rendu inoffensif, reconnu comme étranger par l’organisme qui va déclencher une réponse immunitaire. En d’autres termes, un vaccin prépare l’organisme à reconnaître un pathogène et à produire les défenses adéquates.
Des travaux sont menés par des équipes de recherche au sein de laboratoires privés, publics, de sociétés de biotechnologies (biotechs) ou encore d’universités afin de développer un vaccin efficace contre le SARS-CoV-2. Actuellement, au moins 120 vaccins de différents types sont en développement contre le virus.
 Figure 2 – Équipes développant un vaccin contre le SARS-CoV-2
Figure 2 – Équipes développant un vaccin contre le SARS-CoV-2 **Mécanisme vaccinal non communiqué ou vaccins existants (poliovirus, tuberculose, etc.) qui pourraient aider à combattre le virus via une réponse immunitaire générale (plutôt qu'une immunité adaptative spécifique).
Sources : 1INSERM / 2 Milken Institute COVID-19 Treatment & Vaccine Tracker
A. Les vaccins viraux
Près d’une dizaine d’équipes travaillent sur l’agent infectieux lui-même pour mettre au point vaccin. Cette méthode consiste à utiliser une copie affaiblie (vivante) ou inactivée (morte) du virus. Cependant, ce type de vaccin nécessitent des tests de sécurité approfondis.
Virus atténués (vivants)
Ce type de vaccin contient l’agent infectieux vivant, affaibli par différents procédés pour le rendre inactif – comme le faire passer à travers des cellules animales ou humaines jusqu’à ce qu’il acquière une mutation le rendant moins apte à provoquer la maladie.
Virus inactivés
Ces vaccins contiennent le virus sans aucun pouvoir infectieux grâce à un procédé physico-chimique.
B. Les vaccins à vecteur viral
Au moins 27 équipes travaillent sur les vecteurs viraux – l’utilisation d’un virus génétiquement modifié pour délivrer un gène d’intérêt dans une cellule. Par exemple, un virus comme celui de la rougeole pourrait être modifié de façon à ce qu’il ne provoque pas de maladie et produise les mêmes protéines que le SARS-CoV-2.
Vecteur viral multiplicatif
Ces vaccins sont généralement sûrs et provoquent une forte réponse immunitaire. Cependant, l'immunité existante contre le vecteur viral (dans notre exemple, le virus de la rougeole) pourrait réduire l'efficacité du vaccin.
Vecteur viral non multiplicatif
Aucun vaccin homologué n'utilise cette méthode, mais ce type de vecteur est bien connu dans le cadre des travaux sur la thérapie génique. Des injections de rappel pourraient être nécessaires pour induire une immunité de longue durée.
C. Les vaccins à acide nucléique (ADN et ARN)
Près de 30 équipes se concentrent sur l’acide nucléique du coronavirus. L’objectif est d’injecter de l’acide nucléique modifié dans les cellules humaines qui produisent ensuite des copies des protéines du virus. Ces vaccins devraient être sûrs, relativement simples à développer et pourraient ne pas nécessiter d’adjuvants. Cependant, aucun vaccin homologué chez l’Homme n'utilise cette technologie pour l’instant.
D. Les vaccins à base de protéines
De nombreux chercheurs travaillent sur une piste qui consiste à utiliser des fragments de protéines ou des enveloppes protéiques qui imitent l’enveloppe du coronavirus.
Sous-unités protéiques
On compte 36 équipes qui travaillent sur des vaccins « sous-unités » comprenant une fraction de protéine du virus. Pour fonctionner, ces vaccins pourraient nécessiter des adjuvants (molécules administrées concomitamment au vaccin pour accroître son efficacité), ainsi que des doses multiples.
Particules Pseudo-Viral (PPV)
Les PPV sont assimilables à des enveloppes vides qui sont obtenues par assemblage de protéines du virus. Elles ne contiennent aucun matériel génétique et ne sont pas infectieuses. Les vaccins PPV peuvent déclencher une forte réponse immunitaire, mais ils peuvent être difficiles à fabriquer.
Zoom sur
L'approche de de la société Osivax
Biotech en phase II a du portefeuille Anaxago Healthcare – développe un vaccin PPV universel contre le virus de la grippe, un virus respiratoire sujet aux mutations et dont il existe plusieurs souches, comme les coronavirus. Grâce à sa plateforme technologique brevetée, elle cible la nucléoprotéine du virus qui est elle très peu sujette aux mutations. En répliquant son approche du vaccin universel contre la grippe qui vise la nucléoprotéine du virus, OSIVAX pourrait développer un vaccin large spectre générant une puissante réponse immunitaire afin de protéger contre les coronavirus actuels mais aussi les futures pandémies. Elle est aujourd’hui la seule société à travailler sur un tel vaccin.
Découvrir la sociétéAccroissement des financements et multiplication des partenariats
L’état d’urgence sanitaire mondial provoqué par la pandémie de COVID-19 a eu un impact positif sur le montant des financements accordés aux équipes de recherches et aux sociétés Biotech.
Selon une étude publiée par le CIRU 1, avant la pandémie COVID-19, le financement de la recherche sur les coronavirus ne représentait que 0,5 % des dépenses totales consacrées aux études sur les maladies infectieuses par les organismes publics et philanthropiques. Entre l’an 2000 et le début de cette année, ces organisations ont dépensé environ 550 M$ pour des travaux sur les coronavirus. Depuis le début de la pandémie, elles ont déjà injecté 435 M$ supplémentaires pour lutter contre les coronavirus, dont 416 M$ dédiés au COVID-19.
Les chercheurs et sociétés biotech spécialisées en vaccinologie ont également connu un véritable regain d’intérêt de la part des fonds de Venture Capital*, des laboratoires pharmaceutiques, et des centres de recherche universitaires. Le nombre de partenariats s’est multiplié entre les différentes acteurs.
 Figure 3 – Principaux partenariats conclus avec des biotechs pour développer un vaccin contre le COVID-19 Figure 3 – Principaux partenariats conclus avec des biotechs pour développer un vaccin contre le COVID-19
| 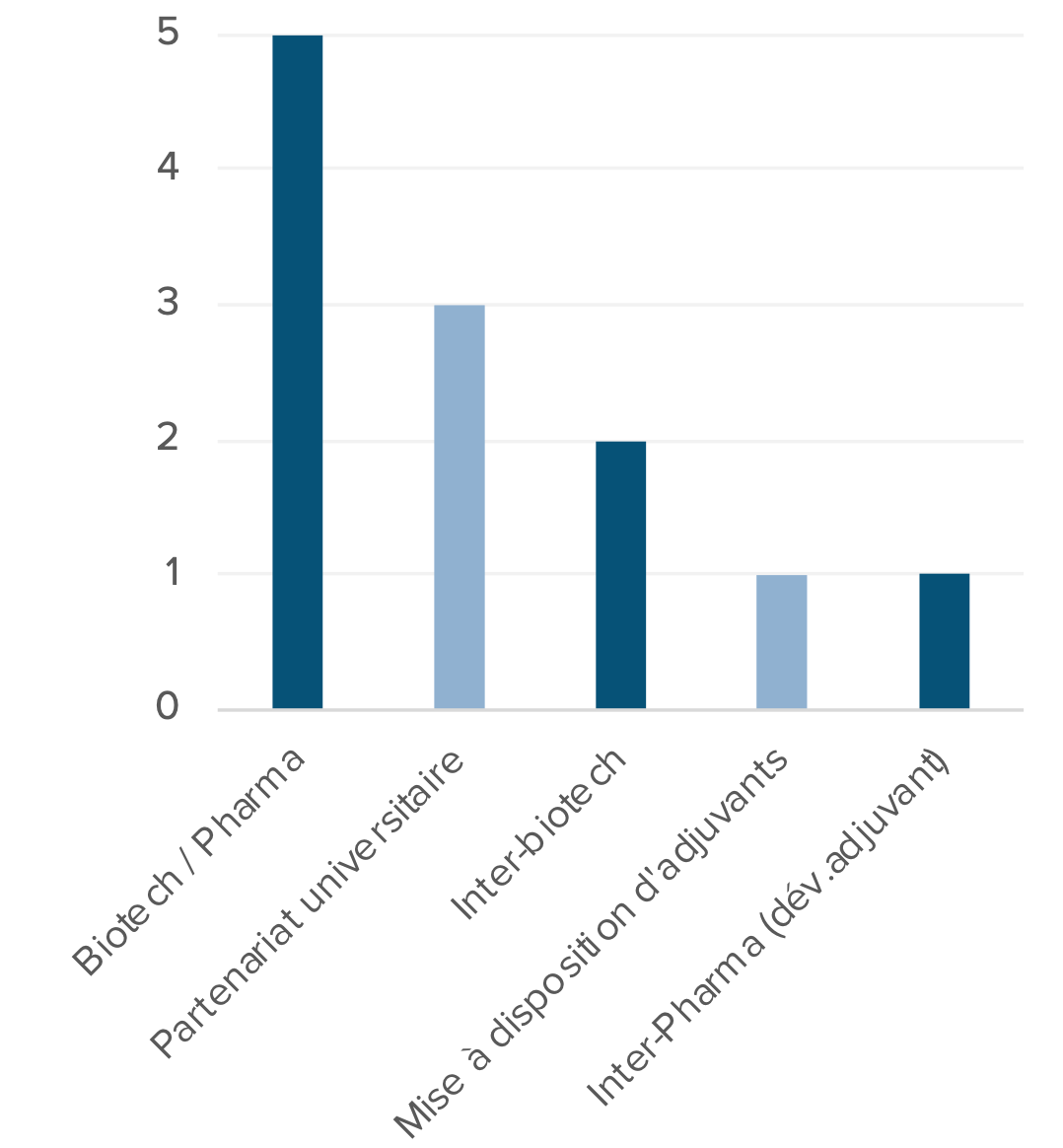 Figure 4 – Typologie des partenariats Figure 4 – Typologie des partenariats
|
La conjoncture actuelle favorise les levées de fonds des biotechs spécialisées en vaccinologie. Par exemple, Affinivax a réalisé une Série B de 120 M$ pour faire progresser les vaccins et les immunothérapies basés sur sa technologie vaccinale MAPS (Multiple Antigen Presentation System) 2 .
Sources : 1 CIRU (Clinical Information Research Center) – COVID-19 / 2 Biospace *Anaxago investit dans la recherche en renforçant sa participation dans la société OSIVAX
Plus largement, c’est tout le secteur Healthcare qui est mis en avant. Parmi les 5 introductions en bourse les plus importantes de ce premier trimestre, 4 concernent des sociétés innovant dans les soins de santé primaires, la R&D médicamenteuse ou encore les biotechnologies.
Les candidats vaccins en test chez l'Homme
 Figure 6 – Candidats vaccins contre le COVID-19 actuellement testés sur l’Homme en phase clinique
Figure 6 – Candidats vaccins contre le COVID-19 actuellement testés sur l’Homme en phase clinique
On compte déjà 8 sociétés biotech ou instituts de recherche qui ont commencé à tester leur candidats vaccins sur l’être humain (entrée en Phase clinique I). Le Chinois CanSino Biologicals a par ailleurs annoncé son entrée en Phase II le 10 avril dernier.
La course contre la montre
Au regard de ces progrès rapides et prometteurs, le développement d’un vaccin semble tout prêt. Pourtant, la mise au point d’une solution vaccinale efficace et autorisée par les autorités de santé ne verra pas le jour avant plusieurs mois, voire années. Pourquoi, et dans quels délais pouvons-nous imaginer parvenir à un tel résultat ?
Le développement habituel d’un vaccin est un processus long et compliqué. Seulement 6% des candidats vaccins sont finalement approuvés pour un usage public, et le processus prend 10,7 ans en moyenne 2.
Néanmoins, la situation actuelle est loin d’être habituelle. Le partage massif de connaissances et la collaboration de la communauté scientifique mondiale atteignent aujourd’hui un niveau sans précédent et laissent présager une importante contraction des délais. Anthony Fauci, Directeur du NIH (National Institute of Allergy and Infectious Disease) a indiqué, avec précaution, qu’un vaccin contre le COVID-19 pourrait être disponible d’ici 12 à 18 mois.
Comme l’a rappelé Severin Schwan, Directeur Général du laboratoire pharmaceutique Roche, un tel délai reste très ambitieux. Malgré les avancées réalisées en un temps record, l’urgence épidémique ne garantie pas les résultats. À titre indicatif, le vaccin contre Ebola n’a été approuvé par la FDA américaine (Food & Drug Administration) qu’en novembre 2019, alors que l’épidémie a surgi en décembre 2013.
Au-delà de la capacité des chercheurs à identifier un potentiel candidat vaccin, de nombreux paramètres peuvent impacter la date de sortie d’un vaccin disponible à tous.
Le SARS-CoV-2 n’est pas le seul virus auquel l’industrie pharmaceutique est confrontée. Les ressources de production devront être partagées entre les différents vaccins. David Heymann, spécialiste des maladies infectieuses à la London School of Hygiene and Tropical Medicine met en garde contre une possible pénurie de vaccins contre le coronavirus si les entreprises continuaient à produire les lots habituels de vaccins contre la grippe, la rougeole, et d'autres maladies.
Les financements demeurent un défi de taille pour parvenir à un résultat probant. La CEPI (Coalition for Epidemic Preparedness) estime à 2 milliards de dollars le montant nécessaire pour aider à développer des vaccins candidats et les fabriquer pour les essais cliniques. Un milliard supplémentaire devrait ensuite être nécessaire pour fabriquer et distribuer le vaccin dans le monde 3.
Sources : 1 CB Insights - M&A & IPO Trends in the US / 2 WHO Landscape of COVID-19 candidate vaccines / 3 Esther S. Pronker et al, Risk in vaccine research and development quantified / 3 Nature
À propos d'Anaxago
Créée en 2012, le groupe Anaxago est une société d'investissement 100% digitale, accessible aux investisseurs privés et professionnels, alliant impact et performance. Avec plus de 90 000 membres, 230 entreprises et plus de 200 millions d’euros investis, Anaxago se distingue par la sélectivité et l'accompagnement des projets d’investissement proposés sur sa plateforme. Son activité d'investissement dans les sociétés innovantes est orientée vers trois secteurs : Healthcare, Proptech et Fintech. Anaxago est un groupe indépendant détenu en majorité par ses trois fondateurs et compte aujourd'hui 40 salariés. (plus d’informations sur anaxago.com).
Anaxago et l'investissement dans le secteur healthcare
Chez Anaxago nous avons la conviction que le secteur de la santé est un sujet d’investissement à fort potentiel, notamment compte tenu des nouveaux besoins de la communauté médicale et des patients, et de l’explosion des coûts des soins de santé. C’est dans ce contexte que les solutions de traitements personnalisés et de télémédecine se développent rapidement et constituent des opportunités de marchés considérables. Par ailleurs, le monde est face à l’urgence de trouver des solutions thérapeutiques innovantes pour les maladies orphelines, virales et les pandémies. Les progrès dans les domaines de la génétique et de la virologie laissent entrevoir la possibilité de solutions concrètes, et la France est une terre d'excellence dans ces domaines.
Fort de notre expertise, nous avons forgé une thèse d’investissement qui repose sur trois piliers, en lien avec les problématiques sanitaires du monde actuel :
Anaxago investit activement dans le secteur de la santé depuis 2015. En 5 ans, nous avons constitué un portefeuille de 9 participations
L’équipe d'investissement







